Co to jest twardzina układowa i jakie są jej przyczyny?
Twardzina układowa (łac. scleroderma) jest przewlekłą układową chorobą tkanki łącznej. Tkanka łączna zapewnia podporę narządom, spaja tkanki i występuję w całym organizmie. Twardzina układowa prowadzi do postępującego włóknienia skóry i narządów wewnętrznych, co powoduje zaburzenia ich funkcjonowania. Twardzina układowa jest chorobą o podłożu autoimmunologicznym – układ odpornościowy niszczy własne komórki i tkanki organizmu, zamiast atakować ciała obce np. bakterie. Choroba rozwija się w różnym tempie i prowadzi do zróżnicowanych powikłań.
Przyczyna twardziny układowej nie jest znana. Podejrzewa się, że w jej powstaniu mają udział czynniki genetyczne, ponieważ występuje częściej u osób, u których w rodzinie występują choroby autoimmunologiczne oraz czynniki hormonalne, a ponadto częściej występuje u kobiet. Możliwy jest również wpływ czynników środowiskowych, dlatego że zmiany skórne w twardzinie układowej mogą zostać wywołane przez substancje szkodliwe, tj.: benzen, ksylen, chlorek winylu, silikon, toluen, a także długotrwałą ekspozycję na krzem.
Podział twardziny układowej:
Postać ograniczona
W tej postaci objaw Raynauda (patrz niżej) często występuje kilka miesięcy przed ujawnieniem się zmian skórnych. Zmiany skórne postępują powoli, od stóp i dłoni w górę, jednak nie przekraczają granicy kolan i łokci. Stopień stwardnienia skóry pozostaje na stałym poziomie przez wiele lat trwania choroby. Dodatkowo występuje osłabienie siły mięśniowej i przykurcze w stawach. Zmiany narządów wewnętrznych pojawiają się w późniejszym okresie choroby, nawet po kilkunastu latach i najczęściej dotyczą przełyku, rzadziej płuc. Może rozwijać się nadciśnienie płucne lub marskość wątroby. Stopień zajęcia skóry nie ma wpływu na ciężkość zmian narządów wewnętrznych. Choroba postępuje powoli, ale stale.
Postać uogólniona
Zmiany skórne obejmują dłonie, ramiona, uda, tułów. Niekiedy zmiany mogą oszczędzić palce rąk. Stwardnienie skóry postępuje szybko, osiągając szczyt w ciągu 3–6 lat, następnie po tym czasie skóra staje się bardziej miękka. Początek choroby jest bardziej gwałtowny niż w postaci ograniczonej i prawie jednocześnie występują zmiany skórne, objawy naczyniowe (m.in. objaw Raynauda) i zmiany dotyczące narządów wewnętrznych – obejmują przede wszystkim płuca, serce, nerki i przewód pokarmowy. Im bardziej nasilone są zmiany skórne, tym bardziej poważne występują zmiany narządów wewnętrznych. Zmiany narządowe, powstałe w początkowym okresie choroby (ok. 3 lat) decydują o dalszym przebiegu choroby, ponieważ późniejszy postęp choroby jest wolniejszy, dotyczy głównie już zajętych narządów i rzadko obejmuje kolejne narządy.
Postać uogólniona ma znacznie cięższy przebieg niż postać ograniczona. Zmiany skórne dotyczą twarzy, zarówno w przypadku ograniczonej, jak i uogólnionej twardziny.
Twardzina układowa bez zmian skórnych
Ta postać choroby występuje rzadko i włóknienie obejmuje wyłącznie narządy wewnętrzne, z zaoszczędzeniem skóry.
Zespół nakładania
Nakładanie się objawów twardziny układowej z objawami innej choroby tkanki łącznej, np. reumatoidalnego zapalenia stawów, zapalenia wielomięśniowego lub zapalenia skórno-mięśniowego, tocznia rumieniowatego układowego.
Zespół dużego ryzyka rozwoju twardziny układowej.
To wczesna postać choroby, bez objawów stwardnienia skóry i zmian w narządach wewnętrznych. U chorych występuje objaw Raynauda oraz nieprawidłowe wyniki badań dodatkowych. U większości osób w późniejszym czasie rozwija się twardzina układowa, zazwyczaj postać ograniczona.
Jak często występuje twardzina układowa?
W Polsce na twardzinę układową choruje około 10 000 osób, natomiast w ciągu roku występuje 4–12 nowych zachorowań na milion mieszkańców. Twardzina układowa 3–4 razy częściej dotyczy kobiet niż mężczyzn. Zazwyczaj występuje pomiędzy 30. a 50. rokiem życia, jednak może rozpocząć się również u dzieci lub osób starszych.
Jak się objawia twardzina układowa?
Objawy twardziny układowej wynikają z postępującego włóknienia oraz zajęcia drobnych naczyń krwionośnych. W wyniku postępującego i nieodwracalnego włóknienia narządów wewnętrznych stopniowo dochodzi do ich niewydolności.
Zmiany skórne są charakterystyczne dla wszystkich postaci twardziny układowej i przechodzą przez trzy, następujące po sobie fazy:
- Obrzęku – często dotyczy palców rąk.
- Stwardnienia – skóra staje się gruba i twarda, traci elastyczność i trudno ją ująć w fałd. Dochodzi do zanikania gruczołów potowych i łojowych oraz mieszków włosowych. Dodatkowo mogą wystąpić przebarwienia lub odbarwienia. Jeśli przebarwienia są otoczone jaśniejszym obszarem, objaw taki nazywany jest „sól i pieprz”.
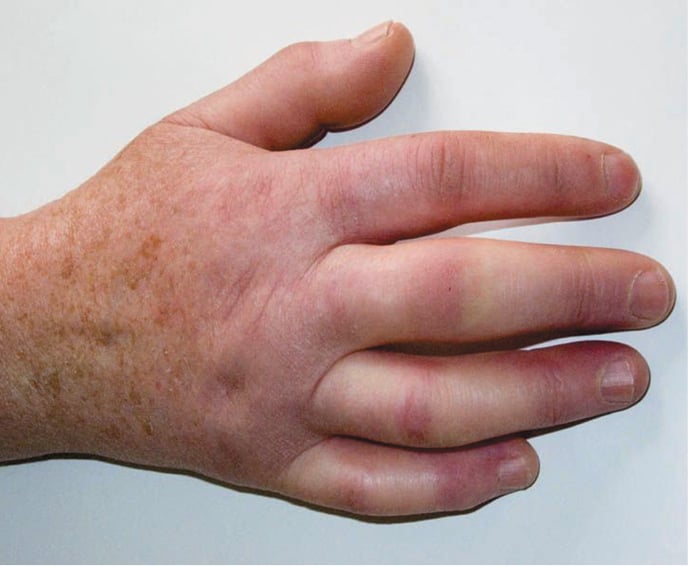
- Zaniku – w wyniku zajęcia naczyń krwionośnych, na skórze powstają trudno gojące się owrzodzenia i blizny. Następnie może dojść do zaniku skóry i paznokci, co może spowodować skrócenie palców.
Dłonie i stopy
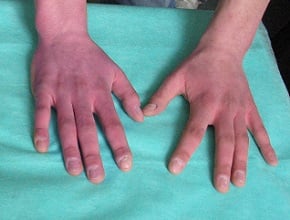
Skóra ulega pogrubieniu, stwardnieniu i wygładzeniu. Napięcie i stwardnienie skóry jest przyczyną przykurczów i ograniczenia ruchomości stawów, głównie drobnych stawów rąk (tzw. objaw ciasnej rękawiczki).
Fot. Twardzina układowa – skóra na palcach błyszcząca, stwardniała, utrudnia pełny wyprost i pełne zgięcie palców (objaw ciasnej rękawiczki).
Zmiany zaczynają się od opuszków palców i szerzą się „do góry”. Skóra pogrubia się i twardnieje. Zmienionej skórze mogą towarzyszyć przebarwienia. W skórze może również dochodzić do odkładania się soli wapnia, co daje obraz białych grudek.
W miarę postępu choroby skóra ulega ścieńczeniu i staje się podatna na urazy, które prowadzą do powstawania trudno gojących się owrzodzeń. W miejscu ustępowania owrzodzeń pojawiają się blizny na opuszkach palców w kształcie drobnych zagłębień.
Charakterystyczny dla twardziny układowej jest objaw Raynauda.
Jest to napadowy skurcz naczyń w obrębie palców dłoni, najczęściej wywołany przez zimno lub stres, który może również występować samoistnie. Niedokrwienie palców początkowo objawia się nagłym ich zblednięciem z towarzyszącym zaburzeniem czucia i ochłodzeniem, a następnie dochodzi do zasinienia palców, z towarzyszącym bólem i drętwieniem. Po powrocie krążenia pacjent odczuwa gorąco i pieczenie skóry oraz niewielki obrzęk.
Twarz
Wygląd twarzy u pacjentów z twardziną układową jest bardzo charakterystyczny. Zajęcie twarzy powoduje utratę mimiki, utratę głębokich zmarszczek, niedomykanie powiek i trudność w otwarciu ust. Czerwień wargowa ulega ścieńczeniu, wokół ust tworzą się promieniste bruzdy, a nos się zaostrza. Skóra na nosie jest napięta, a następnie zanika, co powoduje zmniejszenie nosa. Pojawiają się poszerzone drobne naczynia krwionośne, tzw. teleangiektazje, czyli czerwonofioletowe plamki, potocznie nazywane „pajączkami naczyniowymi”. Twarz zaczyna wyglądać jak maska.

Fot. Wzmożone napięcie skóry twarzy i szyi; zanik czerwieni wargowej i promieniste zmarszczki wokół ust, trudności z ich otwieraniem z powodu mikrostomii; teleangiektazje na policzkach.
Tułów
Ta lokalizacja dotyczy postaci uogólnionej. Skóra może być napięta, przebarwiona i pogrubiała.
Zmiany kostno-stawowe
Bóle stawów mogą występować we wszystkich postaciach choroby, są spowodowane stanem zapalnym stawów lub zmianami skórnymi. Niedokrwienie opuszek palców może prowadzić do ich zaniku oraz niszczenia kości, co doprowadza do skrócenia palców. Charakterystycznym, rzadko występującym objawem jest tzw. tarcie ścięgien podczas ruchu, odczuwane przez pacjenta. Włóknienie ścięgien i stawów doprowadza do przykurczy.
Zmiany mięśniowe
Włóknienie mięśni pacjent odczuwa jako osłabienie siły mięśniowej z towarzyszącym bólem. Pacjent może również zauważyć zmniejszenie się objętości mięśni.
Zmiany dotyczące narządów wewnętrznych
Przewód pokarmowy
Zmiany w przewodzie pokarmowym są jednymi z najczęstszych zmian narządów wewnętrznych w twardzinie układowej.
Jama ustna
Zanik brodawek na języku, co powoduje pogorszenie czucia smaku. Dochodzi również do zapalenia dziąseł, które prowadzą do utraty zębów.
Przełyk
Najczęstsza zmiana, początkowo nie daje objawów. W miarę rozwoju choroby i włóknienia dochodzi do problemów z przełykaniem.
Żołądek
W ścianie żołądka mogą poszerzać się naczynia krwionośne, co powoduje drobne krwawienia, które mogą prowadzić do niedokrwistości.
Jelita
Do włóknienia jelit dochodzi zazwyczaj po wielu latach trwania choroby, co może być przyczyną zaparć i zespołu złego wchłaniania.
Nerki
Zmiany w nerkach częściej dotyczą postaci uogólnionej twardziny układowej. Dochodzi do zmian zlokalizowanych w drobnych tętnicach nerek. Może to prowadzić do rozwinięcia się gwałtownego zespołu, tzw.: twardzinowego przełomu nerkowego. Charakteryzuje się szybko narastającym nadciśnieniem tętniczym (zaburzenia widzenia, bóle głowy), może również dojść do gwałtownego spadku ilości oddawanego moczu.
Układ oddechowy
Twardzina układowa może powodować różne niekorzystne konsekwencje związane z układem oddechowym. Należą do nich śródmiąższowa choroba płuc oraz nadciśnienie płucne. W przypadku śródmiąższowej choroby płuc pacjent odczuwa duszność, występuje przewlekły suchy kaszel, trudno toleruje wysiłek fizyczny, co spowodowane jest włóknieniem płuc. Natomiast objawem nadciśnienia płucnego jest duszność, która może szybko narastać. Nadciśnienie płucne prowadzi do niewydolności serca.
Serce
W sercu dochodzi do włóknienia zarówno ścian serca, jak i drobnych naczyń. Pacjent może odczuwać kołatanie serca. Mogą też występować zasłabnięcia. Stopniowo rozwija się niewydolność serca.
Co robić w przypadku wystąpienia objawów twardziny układowej?
Jeśli osoba, która nie choruje na twardzinę układową, zauważy u siebie występowanie objawu Raynauda czy zmiany na skórze w postaci „pajączków naczyniowych”, zgrubienia skóry rąk lub twarzy, jak również uszkodzenia opuszek palców, powinna udać się do lekarza podstawowej opieki zdrowotnej. Bóle kostne lub stawowe towarzyszą licznym chorobom i nie są specyficzne dla twardziny układowej, jednak należy poinformować o ich występowaniu lekarza, który podejmie decyzję o dalszej diagnostyce.
Jeśli pacjent zauważy szybko postępujące problemy z przełykaniem, powinien niezwłocznie udać się do lekarza podstawowej opieki zdrowotnej. W rozpoznaniu twardziny układowej najbardziej charakterystyczne są zmiany skórne.
Jeśli u pacjenta, który choruje na twardzinę układową, wystąpią objawy twardzinowego przełomu nerkowego (szybko narastające ciśnienie tętnicze, zmniejszone oddawanie moczu, bóle głowy, zaburzenia widzenia) lub objawy zawału serca (ból w klatce piersiowej gniotący, piekący z towarzyszącym osłabieniem lub utratą przytomności i uczuciem „nagłego lęku przed śmiercią”), należy niezwłocznie wezwać pogotowie ratunkowe lub udać się na SOR.
W jaki sposób lekarz ustala rozpoznanie twardziny układowej?
Lekarz zbierze szczegółowy wywiad, w którym zapyta o początek pojawienia się objawów skórnych, obecności objawu Raynauda, zaburzeń połykania oraz bólów stawów i mięśni. Dodatkowo zapyta o choroby występujące w rodzinie, a szczególnie choroby autoimmunologiczne. Następnie lekarz zbada pacjenta, ze szczególnym uwzględnieniem zmian skórnych i innych zgłaszanych objawów.
Zleci także badania laboratoryjne, najczęściej pomiar poziomu przeciwciał ANA, ACA i Scl-70 we krwi, a także ogólne badania laboratoryjne (morfologia, CRP i inne).
Lekarz może zlecić badania specjalistyczne lub skierować pacjenta do reumatologa w celu dalszej diagnostyki. U pacjentów z podejrzeniem twardziny uogólnionej wykonuje się badanie kapilaroskopowe, które polega na oglądaniu przez lekarza wału paznokcia (patrz rys. 2.) przez specjalny mikroskop. Badanie jest bezbolesne i trwa kilka minut. Lekarz oglądając drobne naczynia włosowate (kapilary), poszukuje cechy twardziny układowej. Ważne jest, aby przed badaniem, co najmniej przez 2 tygodnie pacjent nie wykonywał zabiegów kosmetycznych paznokci tzw. wycinanie i odsuwanie skórek paznokci. Płytka paznokcia przygotowana do badania nie może być pomalowana lakierem do paznokci ani odżywkami.
Ponadto wykonuje się RTG rąk, przełyku. Jeśli pacjent skarży się na bóle mięśni oraz osłabienie siły mięśniowej, lekarz może zlecić badanie elektromiograficzne (badanie czynności mięśni) oraz histopatologiczną ocenę wycinka mięśniowego.
Czasem lekarz zleca również inne badania dodatkowe, m.in. endoskopię, spirometrię lub badania obrazowe, takie jak tomografia komputerowa klatki piersiowej.
Mają one na celu ocenę ogólnego stanu zdrowia pacjenta i poszukiwanie innych objawów i powikłań twardziny uogólnionej.
Jakie są metody leczenia twardziny układowej?
Aktualnie nie ma skutecznego leczenia przyczyn twardziny układowej ani leków hamujących postęp choroby. Celem leczenia jest zmniejszenie skutków uszkodzenia narządów. Leczenie jest dostosowywane indywidualnie do każdego pacjenta i uzależnione od rozległości zmian chorobowych.
Leczenie objawu Raynauda polega na podawaniu leków rozszerzających naczynia i eliminowaniu czynników, które powodują skurcz naczyń, takich jak palenie tytoniu, zimno, stres, leki zwężające naczynia krwionośne.
W przypadku występowania bólów stawowych stosuje się paracetamol, natomiast zmiany skórne leczy się za pomocą leków immunosupresyjnych (hamujących układ odpornościowy). W celu poprawy sprawności ruchowej, zaleca się fizykoterapię przez cały czas trwania choroby.
Jeśli występują u pacjenta zmiany ze strony przewodu pokarmowego należy zmienić dietę na pokarm bardziej rozdrobniony, z dużą ilością płynów. Pacjent powinien przyjmować posiłki wyłącznie w pozycji siedzącej. Należy powstrzymać się od spożywania posiłków co najmniej 2 godziny przed położeniem się spać. Dodatkowo zaleca się leki hamujące wydzielanie soku żołądkowego.
W przypadku wystąpienia twardzinowego przełomu nerkowego konieczna jest pilna hospitalizacja pacjenta. W szpitalu stosowane są m.in. leki obniżające ciśnienie. Jeśli doszło do znacznego pogorszenia funkcjonowania nerek, konieczne jest przeprowadzenie dializoterapii. Leki, których nie powinni stosować pacjenci chorujący na twardzinę układową to niesteroidowe leki przeciwzapalne, glikokortykosteroidy i cyklosporyna A.
Czy możliwe jest całkowite wyleczenie twardziny układowej?
Całkowite wyleczenie twardziny układowej nie jest możliwe. Jest to przewlekła choroba autoimmunologiczna, której przyczyny nie są znane. Zmiany chorobowe są nieodwracalne. Leczenie twardziny układowej ma na celu złagodzenie objawów choroby, wydłużenie życia pacjenta i zapobieganie występowaniu powikłań.
Co trzeba robić po zakończeniu leczenia twardziny układowej?
Pacjent przez cały czas trwania choroby pozostaje pod kontrolą lekarza reumatologa i lekarza rodzinnego. W przypadku występowania innych zmian narządowych pacjent może być kierowany do innych lekarzy specjalistów. Pacjent cały czas powinien przyjmować leki, które zalecił lekarz prowadzący.
W celu wczesnego wykrycia zmian narządowych w przebiegu twardziny uogólnionej pacjenci powinni podlegać systematycznej kontroli lekarskiej.
Dodatkowo lekarz ocenia stopień zajęcia skóry i narządów wewnętrznych oraz sprawność pacjenta. Badania kontrolne dobierane są indywidualnie dla każdego pacjenta, ze względu na zróżnicowany przebieg choroby.
Co robić, aby uniknąć zachorowania na twardzinę układową?
Nie są znane metody zapobiegania twardzinie układowej, ponieważ jest to choroba autoimmunologiczna o nieznanej przyczynie.