Fibromialgia to choroba, w której występują wielomiejscowy ból, zmęczenie oraz zaburzenia snu. Objawy fibromialgii są bardzo różnorodne i często sugerują choroby narządów wewnętrznych. Pomimo że sama fibromialgia nie zagraża życiu, prowadzi do obniżenia jego jakości i utrudnionego funkcjonowania. Kompleksowe leczenie, uwzględniające zdrowy tryb życia, różne formy rehabilitacji oraz farmakoterapię mogą znacznie poprawić komfort pacjenta.
Co to jest fibromialgia
Fibromialgia (fibromyalgia syndrome – FMS) to zespół bólowy charakteryzujący się przewlekłym, uogólnionym bólem mięśni i stawów oraz występowaniem tzw. punktów tkliwych, czyli miejsc ciała o nadmiernej wrażliwości na ucisk (zob. ryc. 1.).
Chorzy poza bólem odczuwają wiele innych dolegliwości, takich jak zmęczenie, uczucie sztywności ciała, zaburzenia snu i nastroju, mogą też występować u nich objawy sugerujące chorobę narządów wewnętrznych. Dolegliwości te są uciążliwe, znacznie pogarszają funkcjonowanie w pracy i życiu prywatnym.
Fibromialgia dopiero stosunkowo niedawno została uznana za odrębną chorobę, a ponieważ objawy jej są niecharakterystyczne i mogą sugerować inne schorzenia, pacjent odbywa z reguły długą wędrówkę do różnych specjalistów. Dlatego fibromialgię często rozpoznaje się z dużym opóźnieniem, co utrudnia jej skuteczne leczenie.
Fibromialgia wiąże się z nieprawidłowym odczuwaniem bólu. Chociaż nie do końca wyjaśniono mechanizm tego zjawiska, najbardziej prawdopodobna wydaje się tzw. centralna sensytyzacja, czyli nadmierna pobudliwość struktur przewodzących ból w rdzeniu kręgowym i mózgu. Ponieważ obszar mózgu, gdzie odbywa się odczytywanie bodźców bólowych, reguluje też inne funkcje organizmu, takie jak sen, odporność czy reakcja na stres, może to tłumaczyć towarzyszące bólowi inne objawy choroby.
W badaniach przeprowadzonych u pacjentów z fibromialgią stwierdzono nieprawidłowe stężenie w układzie nerwowym różnych substancji biorących udział w odczuwaniu bólu, m.in. zmniejszone stężenie serotoniny (dlatego w leczeniu stosuje się leki zwiększające jej stężenie). Ważną obserwacją jest występowanie zaburzeń snu głębokiego, który jest fazą snu odpowiedzialną za regenerację organizmu. Tłumaczy to brak odpoczynku w czasie snu, nadmierną męczliwość w ciągu dnia oraz niektóre zaburzenia hormonalne. Dotychczas nie stwierdzono natomiast zmian chorobowych „na obwodzie”, czyli w mięśniach i stawach – odczuwany w nich ból jest więc prawdopodobnie wynikiem zaburzeń centralnej regulacji bólu.
Fibromialgia - przyczyny
Dokładnego czynnika odpowiadającego za zaburzoną regulację bólu nie poznano, natomiast prawdopodobnie do jej rozwoju przyczyniają się:
- podatność genetyczna – u krewnych pierwszego stopnia występuje ośmiokrotnie większe ryzyko występowania fibromialgii; w rozwoju choroby podejrzewa się m.in. udział genów odpowiadających za działanie serotoniny
- czynniki psychiczne, np. przewlekły stres, niskie poczucie wartości, niezadowolenie z pracy, silny uraz psychiczny
- zakażenia – wielu pacjentów łączy początek objawów z przebyciem choroby zakaźnej, takiej jak borelioza, zakażenie wirusami HIV, HCV, HBV
- inna choroba – fibromialgia może być skutkiem innej długotrwałej choroby; często występuje przykładowo u pacjentów z chorobami autoimmunologicznymi (jak reumatoidalne zapalenie stawów, toczeń rumieniowaty układowy czy choroba Hashimoto). Objawy fibromialgii mogą być wówczas mylnie traktowane jako zaostrzenie choroby podstawowej i prowadzić do niepotrzebnego intensyfikowania leczenia tych chorób. Właściwe rozróżnienie takich stanów jest więc bardzo ważne, a odpowiednie leczenie fibromialgii może znacznie polepszyć komfort życia pacjentów. Z drugiej strony u pacjentów z fibromialgią ryzyko późniejszego rozwoju choroby autoimmunologicznej jest bardzo niskie.
Jak często występuje fibromialgia?
Częstość występowania fibromialgii nie jest dokładnie znana. Szacuje się, że występuje ona często, bo u około 2–10% ludzi. Kobiety chorują 8 razy częściej niż mężczyźni. Fibromialgia jest jedną z najczęstszych chorób rozpoznawanych przez reumatologów. Najczęściej pojawia się w 30. –50. rż., jednak może wystąpić w każdym wieku.
Fibromialgia - objawy
Fibromialgia może mieć wiele różnorodnych objawów. Najważniejszym z nich jest przewlekły (trwający przynajmniej 3 miesiące) „ból całego ciała”. Na początku może być ograniczony do jednej okolicy, potem staje się uogólniony, zajmując stawy i mięśnie po obydwu stronach ciała, powyżej i poniżej pasa. Typowy jest ból kręgosłupa (głównie krzyża lub szyi) oraz dużych stawów (bioder, barków, kolan). Pacjenci odczuwają kłucie, szarpanie lub palenie mięśni, często opisują też sztywność ciała i obrzęk stawów. Dolegliwości są bardziej nasilone rano oraz przy wykonywaniu jednostajnej czynności, jak np. siedzenie przy komputerze czy monotonna praca fizyczna. Charakterystyczne jest osłabienie mięśni, które zniechęca do jakiejkolwiek aktywności fizycznej.
Inne objawy fibromialgii to:
- znaczne zmęczenie, brak energii, ogólne wyczerpanie; często towarzyszy temu poczucie niezdolności do sprawnego myślenia, zapamiętywania i koncentracji uwagi
- zaburzenia snu – pacjenci często budzą się w nocy i nie mogą ponownie zasnąć; sen nie przynosi odpoczynku, dlatego w ciągu dnia konieczna jest dodatkowa drzemka
- depresja, niepokój, uczucie lęku
- objawy jelita drażliwego – zmienny rytm wypróżnień, ból brzucha, uczucie parcia na stolec (przy braku innej przyczyny tych objawów)
- nadwrażliwy pęcherz moczowy – częste oddawanie moczu bez objawów sugerujących zakażenie dróg moczowych
- uczucie niemiarowej pracy serca i duszność bez uchwytnej przyczyny
- drętwienie i mrowienie rąk i stóp (tzw. pseudoparestezje), poczucie chłodu, ziębnięcie palców rąk (może pojawić się objaw Raynauda)
- zespół niespokojnych nóg
- nadwrażliwość na zmiany pogody i silne bodźce (hałas, mocne oświetlenie)
- ból głowy, napady migrenowe
- bolesne miesiączki, zespół napięcia przedmiesiączkowego.
Objawy te często uniemożliwiają prawidłowe funkcjonowanie. Tworzy się błędne koło, ponieważ pacjenci ograniczają swoją aktywność w życiu zawodowym i towarzyskim, a przez to mają coraz większe poczucie, że sobie nie radzą, oraz słabnącą kondycję fizyczną.
Co robić w razie wystąpienia objawów fibromialgii?
Gdy wystąpią objawy fibromialgii, należy zgłosić się do lekarza. Chorobą tą najczęściej zajmują się reumatolodzy, chociaż pacjenci mogą trafić początkowo do innych specjalistów, zwłaszcza jeśli objawy naśladują inne choroby. Wczesne rozpoznanie fibromialgii ułatwia jej skuteczne leczenie, zanim dojdzie do znacznego nasilenia dolegliwości i pogorszenia jakości życia.
Fibromialgia często powoduje objawy sugerujące chorobę narządów wewnętrznych (np. zaburzenia jelitowe, kołatanie serca, duszność), które wynikają z zaburzenia kontroli nerwowej i zmniejszają się pod wpływem leczenia. Należy jednak pamiętać, żeby nie lekceważyć tych symptomów i pilnie zgłosić się do lekarza, jeśli się one utrzymują, są znacznie nasilone lub wystąpią inne objawy alarmowe, np. gorączka, nieuzasadnione chudnięcie, krew w stolcu, czy ból w klatce piersiowej.
Jak lekarz ustala diagnozę?
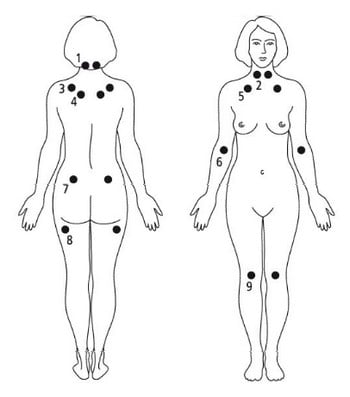
Ryc. 1. Typowe miejsca tkliwe (uciskowe) w fibromialgii
Lekarz rozpoznaje fibromialgię na podstawie typowych objawów choroby, po wykluczeniu innych chorób, mogących naśladować objawy fibromialgii. Aktualne kryteria diagnostyczne zawierają w sobie trzy składowe:
- wielomiejscowy ból w co najmniej sześciu z 9 obszarów ciała (ryc. 1),
- zaburzenia snu lub zmęczenie,
- czas trwania objawów powyżej 3 miesięcy.
Nadal często w praktyce przeprowadza się badanie tzw. punktów tkliwych, chociaż nie są one obecnie uwzględnione w kryteriach rozpoznawania tej choroby. W fibromialgii nie stwierdza się istotnych odchyleń w badaniach dodatkowych.
Fibromialgia - sposoby leczenia
Ponieważ fibromialgia jest chorobą bardzo różnorodną, jej leczenie musi być dopasowane do każdego pacjenta. Najlepsze efekty przynosi łączenie różnych terapii. Zastosowanie leków ma na celu zmniejszenie bólu, poprawienie nastroju oraz polepszenie jakości snu. Różne formy leczenia niefarmakologicznego pomagają przywrócić sprawność oraz radzenie sobie z dolegliwościami. Niestety często konieczne jest wypróbowanie różnych metod, zanim znajdzie się taką, która przyniesie satysfakcjonującą poprawę. Dlatego leczenie fibromialgii jest czasami frustrujące zarówno dla pacjenta, jak i dla lekarza.
Leki
Wykazano skuteczność różnych leków w zmniejszaniu objawów fibromialgii. U niektórych pacjentów trzeba wypróbować kilka różnych preparatów, zanim znajdzie się ten dopasowany do danego pacjenta. Najczęściej stosuje się leki:
- przeciwdepresyjne – pomimo że fibromialgia nie jest chorobą psychiatryczną, w jej leczeniu wykorzystuje się leki stosowane w depresji, których skuteczność wiąże się ze zwiększeniem stężenia serotoniny i innych neuroprzekaźników biorących udział w przewodzeniu bólu. Leki te zmniejszają ból i zmęczenie, poprawiają napęd psychoruchowy i jakość snu
- przeciwbólowe, takie jak paracetamol i tramadol; zmniejszają ból i mogą poprawić funkcjonowanie (nie zaleca się w leczeniu fibromialgii innych leków, np. niesteroidowych leków przeciwzapalnych, steroidów czy silnych opioidów, ponieważ wywołują wiele działań niepożądanych, a nie wykazano ich skuteczności w leczeniu tej choroby)
- przeciwpadaczkowe (np. pregabalina, gabapentyna) – wykazano ich skuteczność w zmniejszeniu objawów fibromialgii, takich jak ból, zaburzenia snu i zmęczenie; można je stosować w połączeniu z lekami przeciwdepresyjnymi
- rozluźniające mięśnie – przynoszą ulgę u części pacjentów, u innych nie wpływają na objawy fibromialgii.
Postępowanie niefarmakologiczne
Postępowanie niefarmakologiczne jest bardzo ważnym elementem leczenia tej choroby. Wszystkim pacjentom zaleca się unikanie stresu związanego zarówno z pracą, jak i obowiązkami rodzinnymi. Czasami konieczne jest wzięcie urlopu, zmiana stanowiska pracy czy rezygnacja z innych stresujących zobowiązań. Ponieważ z reguły objawy fibromialgii nasilają się po pewnym czasie trwania jakiejś czynności, korzystne jest dzielenie pracy na krótsze okresy i robienie sobie co pewien czas przerwy, np. na spacer. Ważna jest higiena snu – kładzenie się o ustalonej godzinie, zrezygnowanie z kofeiny, odpowiednie warunki pozwalające na całkowite zrelaksowanie się, leczenie stanów zakłócających sen (np. zespołu niespokojnych nóg).
W leczeniu fibromialgii stosuje się poza tym różnorodne formy terapii, dopasowując je do indywidualnych potrzeb. Najbardziej powszechne to:
- balneoterapia, polegająca na zajęciach w ciepłej wodzie, najlepiej w połączeniu z ćwiczeniami fizycznymi
- krioterapia ogólnoustrojowa
- ćwiczenia usprawniające, wykonywane przynajmniej trzy razy w tygodniu, o umiarkowanej intensywności – pacjenci z fibromialgią często skarżą się na nasilenie dolegliwości podczas wykonywania wysiłku, dlatego trzeba dobrać taką aktywność, która jest przyjemna i nie zwiększa za bardzo bólu; ćwiczenia intensyfikuje się w miarę polepszania kondycji. Zaleca się jazdę na rowerze, pływanie, spacerowanie (unikając aktywności wymagających znacznego wysiłku)
- terapia behawioralno-kognitywna i inne formy psychoterapii – mają na celu wypracowanie metod walki ze stresem, obniżonym nastrojem i innymi przeszkodami pogarszającymi jakość życia
- techniki relaksacyjne, akupunktura, tai-chi, masaże i inne metody – ich skuteczność w fibromialgii nie została jednoznacznie udowodniona, jednak mogą u niektórych pacjentów stanowić cenną metodę uzupełniającą inne formy leczenia.
Jakie jest znaczenie edukacji w leczeniu pacjenta z fibromialgią?
Pierwszym krokiem w terapii osób z fibromialgią powinno być omówienie z pacjentem charakterystyki rozpoznawanego zaburzenia. Już samo wyjaśnienie, że obserwowane objawy nie zagrażają jego życiu może go uspokajać, a perspektywa odpowiedniej pomocy pozwala pacjentowi zrozumieć specyfikę fibromialgii oraz daje szansę na zbudowanie prawidłowej współpracy pacjent–lekarz.
Efektywna terapia może mieć miejsce wyłącznie wtedy, gdy pacjent zrozumie dotyczący go problem.
Czytaj więcej o leczeniu fibromialgii >
Czy możliwe jest całkowite wyleczenie fibromialgii?
Trudno obecnie mówić o możliwości całkowitego wyleczenia tej choroby. Odpowiednie postępowanie, zwłaszcza wcześnie rozpoczęte, może spowodować ustąpienie objawów na długi czas. Zazwyczaj na przemian występują okresy nasilenia i złagodzenia objawów. O ustępowaniu choroby świadczą: lepsze samopoczucie, zmniejszenie bólu, poprawa jakości snu i powrót do normalnej aktywności. Fibromialgia nie prowadzi do kalectwa ani skrócenia długości życia, chociaż może znacznie obniżyć jego jakość.
Co trzeba robić po zakończeniu leczenia fibromialgii?
Aby zapobiec nawrotowi fibromialgii, trzeba dbać o dobre samopoczucie zarówno psychiczne, jak i fizyczne. Unikanie stresu, planowanie zajęć zgodnie z własnymi upodobaniami, utrzymanie jak najlepszej kondycji, zapewnianie sobie odpoczynku – wszystko to pomaga kontrolować tę chorobę. Nie ma konieczności wykonywania żadnych badań kontrolnych ani regularnych wizyt u lekarza, jeśli objawy choroby ustąpiły i nie ma już potrzeby zażywania leków. Warto natomiast skonsultować się z lekarzem, jeśli wystąpi nawrót objawów choroby.
Co robić, aby uniknąć zachorowania na fibromialgię?
Skłonność do wystąpienia fibromialgii jest wrodzona, wiąże się często z cechami charakteru takimi jak uczuciowość i perfekcyjność, i nie możemy jej zapobiec. Mamy natomiast wpływ na wiele czynników rozpoczynających „błędne koło” fibromialgii, takich jak przewlekły stres, brak poczucia satysfakcji, zła kondycja fizyczna. Ważne jest, aby zgłosić się jak najwcześniej do lekarza, gdy zauważymy u siebie objawy choroby. Pozwoli to na skuteczniejsze i szybsze jej opanowanie.

















